
خيارات العلاج في المراحل المتقدمة من مرض الكلى المزمن (الفشل الكلوي)
معلومات واضحة ومبسطة تساعدك على فهم خيارات العلاج والتحضير لمناقشتها مع طبيبك.
وحدة أمراض الكلى بمستشفى الملك فهد بالباحة
فهم الفشل الكلوي المتقدم المزمن
ما هو الفشل الكلوي المتقدم المزمن؟
End-Stage Renal Disease (ESRD)
هو المرحلة التي تفقد فيها الكلى قدرتها على تنقية الدم من السموم والسوائل الزائدة. تتراكم الفضلات في الجسم مما يسبب التعب، الغثيان، وضيق التنفس.
متى نحتاج العلاج التعويضي؟
Kidney Replacement Therapy (KRT)
عندما تنخفض وظائف الكلى إلى مستوى لا يكفي للحفاظ على الصحة. يحدد الطبيب ذلك بناءً على الأعراض ونتائج التحاليل، خاصة معدل الترشيح الكبيبي (eGFR).
أهمية التحضير المبكر
Early Preparation
التخطيط المبكر يمنحك الوقت لفهم الخيارات، تجهيز الوصلة الوعائية، وتقييم إمكانية الزراعة. كلما بدأت مبكراً، كانت النتائج أفضل.
معلومة مهمة
وفقاً لإرشادات KDIGO 2024، يُنصح بالبدء في التثقيف حول خيارات العلاج التعويضي عند ارتفاع خطر الفشل الكلوي، وذلك قبل الحاجة الفعلية للعلاج بوقت كافٍ.
بدائل علاج القصور الكلوي
اضغط على أي خيار لعرض التفاصيل الكاملة — المزايا والتحديات والمتطلبات.
عملية جراحية لنقل كلية سليمة من متبرع حي أو متوفى. تُعدّ الخيار الأمثل لمعظم المرضى لأنها توفر أقرب حياة للطبيعية، وتزيد متوسط العمر المتوقع مقارنةً بالغسيل.
- أفضل نوعية حياة مقارنة بالغسيل
- حرية أكبر في الغذاء والسفر
- زيادة متوسط العمر المتوقع
- لا حاجة لجلسات غسيل دورية
- الزراعة الاستباقية (قبل الغسيل) تُعطي أفضل النتائج
التبرع من متبرع حي
قريب أو شخص متوافق يتبرع بكلية واحدة. يُعطي أفضل النتائج وأطول بقاء للكلية المزروعة، ويُتيح تحديد موعد العملية مسبقاً.
التبرع من متوفى
كلية من شخص متوفى أعلن تبرعه. يستلزم الانضمام لقائمة انتظار رسمية. النتائج جيدة جداً مع التطور الطبي الحديث.
استخدام الغشاء البريتوني (بطانة البطن) كفلتر طبيعي. يُجرى يومياً في المنزل بنوعين: CAPD (يدوي) و APD (آلي ليلي). يمنح المريض استقلالية أكبر.
- مرونة في الوقت والجدول اليومي
- يمكن إجراؤه في المنزل أو العمل
- قيود أقل على الغذاء والسوائل
- يحافظ على وظائف الكلى المتبقية
CAPD — يدوي
4-5 تبادلات يدوية يومياً، كل تبادل يستغرق 20-30 دقيقة. مناسب لمن يريد التحكم الكامل بجدوله.
APD — آلي ليلي
جهاز آلي يعمل أثناء النوم (8-10 ساعات). يمنح حرية النهار كاملة. مناسب للعاملين والطلاب.
تنقية الدم عبر جهاز (كلية صناعية) في مركز متخصص أو المنزل. يُجرى عادةً 3 مرات أسبوعياً لمدة 3-4 ساعات لكل جلسة، ويتطلب وصلة وعائية مناسبة.
- إشراف طبي متخصص في كل جلسة
- لا يحتاج أجهزة في المنزل (للمركز)
- فرصة للتواصل مع مرضى آخرين
- متاح في معظم المدن
أنواع الوصلات الوعائية
الناسور (Fistula)
الخيار الأفضل والأطول عمراً. يتم بدمج شريان ووريد في الذراع. يحتاج 6-8 أسابيع للنضج.
الطعم (Graft)
أنبوب صناعي يربط الشريان بالوريد. يُستخدم عند ضعف الأوردة. يُستخدم خلال أسبوعين.
القسطرة (Catheter)
أنبوب في وريد كبير. يُستخدم كحل طارئ أو انتقالي. خطر عدوى أعلى.
ملاحظة مهمة
لا يوجد خيار واحد مناسب للجميع. القرار يعتمد على حالتك الصحية، ظروفك الحياتية، وتوافر الموارد. ناقش هذه الخيارات دائماً مع طبيب الكلى المعالج.
جدول المقارنة الشامل
| المعيار | زراعة الكلى | الغسيل الدموي | الغسيل البريتوني |
|---|---|---|---|
🏠مكان العلاج | المستشفى (للعملية) ثم المنزل | مركز الغسيل أو المنزل | المنزل أو أي مكان نظيف |
⏱️التكرار | متابعة دورية بعد الزراعة | عادةً ٣ مرات أسبوعياً (كل جلسة ٣–٥ ساعات) | يومياً (CAPD: ٣–٥ مرات يومياً / APD: ليلي) |
❤️المرونة في نمط الحياة | الأقرب للطبيعي | مقيّد بجدول المركز | مرونة أكبر في الجدول |
💪الاستقلالية | عالية جداً | منخفضة في المركز / متوسطة إلى عالية في الغسيل المنزلي | عالية |
🍽️قيود الغذاء | قيود أقل مع ضرورة نمط حياة صحي ومراقبة الوزن والضغط | قيود صارمة على البوتاسيوم والفوسفور والسوائل | قيود أقل نسبياً مع الانتباه لكمية السكر (glucose) |
👨⚕️المتابعة الطبية | دورية مع طبيب الزراعة | مستمرة في كل جلسة | دورية مع إمكانية الاتصال |
✈️السفر | حرية تامة | يتطلب تنسيق مسبق | أسهل (يمكن أخذ المستلزمات) |
⭐جودة الحياة | الأعلى (إذا نجحت الزراعة) | متوسطة | جيدة إلى عالية |
📊البقاء على قيد الحياة | الأفضل | أقل | مشابه أو أفضل في البداية |
⚠️المضاعفات | رفض العضو / عدوى | هبوط الضغط / مشاكل الوصلة | التهاب بريتوني |
🔑متطلبات البدء | تقييم شامل + متبرع | قسطرة أو وصلة شريانية | قسطرة بريتونية |
تنبيه مهم
القرار بين خيارات العلاج ليس واحداً للجميع، بل يعتمد على الحالة الطبية، نمط الحياة، والدعم الأسري. يُنصح بمناقشة القرار مع طبيب الكلى.
متى تبدأ التحضير؟
أداة دعم قرار للمريض — Patient Decision Aid — وفق KDIGO 2024
رحلتك من CKD إلى العلاج — Patient Journey
اختيار العلاج يتم بالتعاون مع فريقك الطبي بما يناسب حالتك الصحية ونمط حياتك
تقييم أهلية زراعة الكلى
Transplant Eligibility Evaluation
يُفضل بدء التقييم عند eGFR أقل من 20 مل/دقيقة أو عند توقع الوصول للفشل خلال 6–12 شهر
التقييم المبكر يزيد فرص الزراعة قبل الحاجة للغسيل (Preemptive Transplant)
عند وجود متبرع حي محتمل
أبلغ فريقك الطبي فوراً لبدء فحوصات التوافق والتقييم
لا تؤخر التسجيل في قائمة الانتظار
يُنصح بالتسجيل المبكر — قد تستغرق القائمة سنوات
وصلات الغسيل الدموي
Hemodialysis Access Planning
الناسور الشرياني الوريدي (AVF)
يُفضل التخطيط عند توقع الحاجة خلال 6–12 شهراً
الناسور يحتاج وقتاً للنضج. التخطيط المبكر يقلل الحاجة للقسطرة المؤقتة
الطعم الوعائي (AVG)
قبل 3–6 أسابيع من المتوقع بدء الغسيل
خيار بديل لمن لا تصلح أوردته للناسور. أسرع نضجاً من AVF لكن عمره أقل
متى تناقش الخيار مع طبيبك؟
عند eGFR < 20-25 مل/دقيقة
ناقش خيارات الوصلة مبكراً حتى تكون جاهزاً عند الحاجة دون اللجوء لقسطرة طارئة
وصلات الغسيل البريتوني
Peritoneal Dialysis Access Planning
قسطرة الغسيل البريتوني (PD Catheter)
يُفضل تركيب القسطرة قبل 2–4 أسابيع من بدء الغسيل
مع إمكانية البدء المبكر (Urgent-start PD) عند الحاجة — جراحة بسيطة تحت تخدير موضعي
اختيار نوع الغسيل البريتوني
CAPD أو APD (آلي)
CAPD: تبادل يدوي 4 مرات يومياً. APD: جهاز آلي ليلاً مما يمنح حرية أكبر خلال النهار
متى تناقش الخيار مع طبيبك؟
عند eGFR < 20-25 مل/دقيقة
ناقش خيارات الوصلة مبكراً حتى تكون جاهزاً عند الحاجة دون اللجوء لقسطرة طارئة
ماذا يحدث إذا تأخرنا في التخطيط؟
Late Planning Consequences
قد يبدأ الغسيل بشكل طارئ عبر قسطرة مؤقتة
زيادة خطر العدوى والمضاعفات
تقليل الخيارات العلاجية المتاحة
تجربة علاجية أصعب وأكثر إجهاداً للمريض
اعرف ما يناسبك
Smart Personalization — توصية مبدئية
1) هل تفضل العلاج في المنزل؟
2) هل لديك متبرع محتمل؟
توصية KDIGO 2024
يُنصح بتثقيف المريض حول خيارات العلاج التعويضي (بما فيها الزراعة) عند ارتفاع خطر الفشل الكلوي، وذلك قبل الحاجة الفعلية للعلاج. التخطيط المبكر يُقلل من الحاجة للقسطرات الطارئة ويُحسّن النتائج.
الزراعة الاستباقية
Preemptive Kidney Transplantation
ماذا تقول الدراسات العلمية؟
أثبتت الأبحاث الطبية أن الزراعة الاستباقية — أي إجراء زراعة الكلى قبل الحاجة للغسيل — تُعطي نتائج أفضل بشكل ملحوظ من الزراعة بعد بدء الغسيل.
أفضل بقاء للكلية المزروعة
وفقاً لدراسة Wolfe et al. (NEJM 1999) وإرشادات KDIGO 2024، الزراعة قبل الغسيل تُحسّن بقاء الكلى المزروعة على المدى الطويل
تجنّب مضاعفات الغسيل
كل شهر من الغسيل يزيد من خطر مضاعفات القلب والأوعية الدموية ويُضعف فرص نجاح الزراعة لاحقاً
جودة حياة أعلى
المريض يتجنب الفترة الصعبة من الغسيل ويعود لحياة أقرب للطبيعية بشكل أسرع
متى قد تكون الزراعة الاستباقية مناسبة؟
- وجود متبرع حي مطابق (قريب أو غير قريب)
- انخفاض eGFR إلى مستوى يستدعي التخطيط للعلاج التعويضي
- عدم وجود موانع طبية للزراعة
- استعداد المريض والعائلة نفسياً وعملياً
- التسجيل المبكر في قائمة الانتظار عند عدم وجود متبرع حي
ملاحظة مهمة
الزراعة الاستباقية هي الخيار الأمثل عند توفر متبرع مطابق وغياب الموانع الطبية. لكن القرار النهائي يعتمد دائماً على التقييم الطبي الشامل.
توصية KDIGO 2024
يُنصح بإحالة المريض لتقييم زراعة الكلى عند eGFR أقل من 20 مل/دقيقة/1.73م² أو عند توقع الوصول لهذا المستوى خلال 6-12 شهراً.
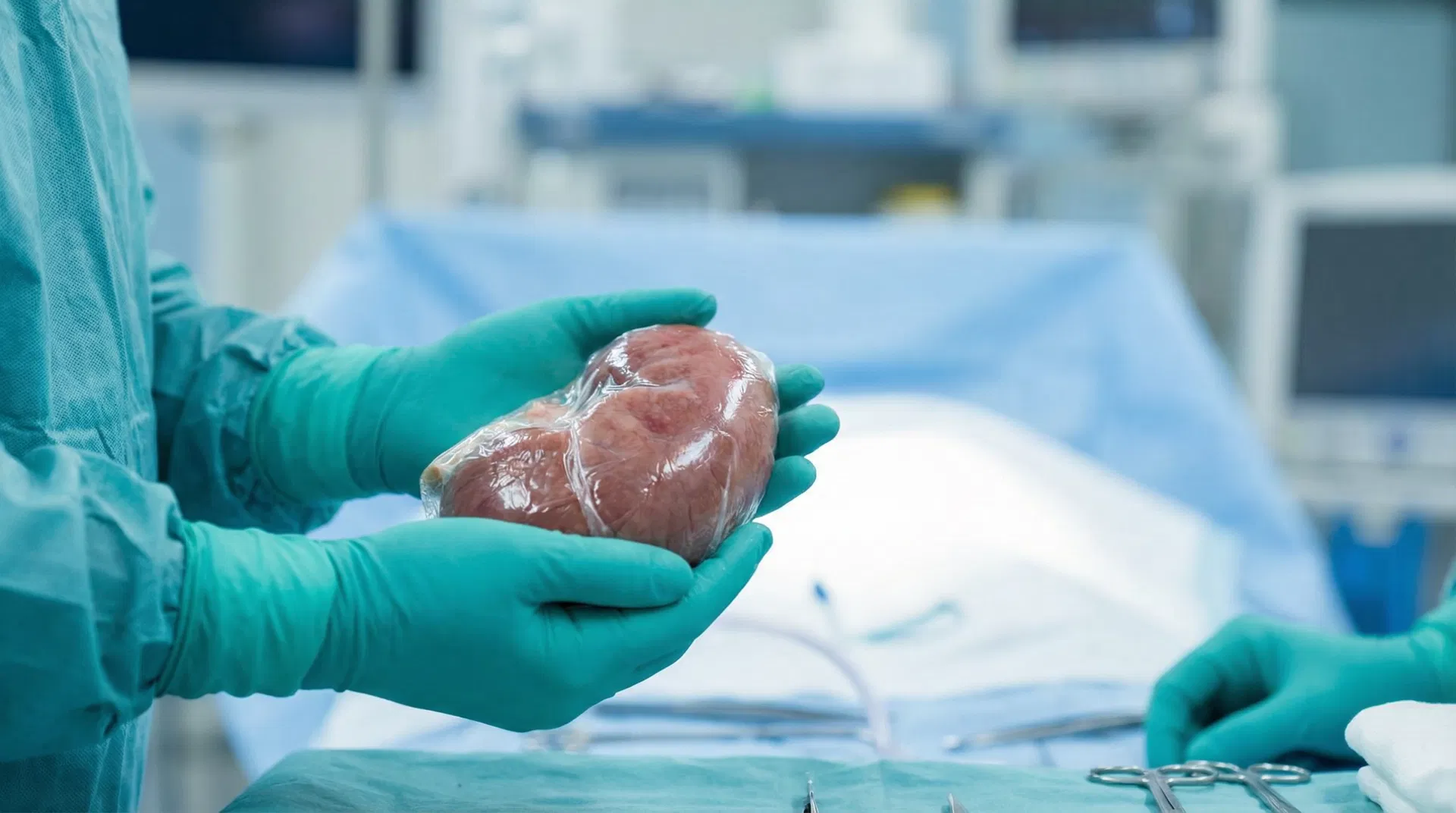
تفاصيل زراعة الكلى
الموانع، المتطلبات، المتابعة، والأدوية
موانع مطلقة (Absolute Contraindications)
- سرطان نشط لم يُعالج بعد
- عدوى نشطة غير مسيطر عليها (مثل السل النشط أو HIV غير المعالج)
- أمراض قلبية أو رئوية حادة لا تتحمل الجراحة
- اضطرابات نفسية حادة تمنع الالتزام بالعلاج
- تعاطي المخدرات أو الكحول النشط
موانع نسبية (Relative Contraindications)
- السمنة المفرطة (BMI > 35-40) — قد تُعالج قبل الزراعة
- سرطان سابق في مرحلة مغفرة — يُقيَّم حسب نوع السرطان والمدة
- أمراض الأوعية الدموية الحادة
- بعض أمراض المناعة الذاتية النشطة
- عدم الالتزام بالعلاج في التاريخ الطبي
ملاحظة: الموانع النسبية لا تعني استحالة الزراعة، بل تستدعي تقييماً دقيقاً وقد تُعالج قبل إجراء الزراعة.
الفحوصات القلبية
- تخطيط القلب (ECG)
- صدى القلب (Echo)
- اختبار الجهد أو القسطرة إذا لزم
فحوصات الدم
- فصيلة الدم وتوافق الأنسجة (HLA)
- فحوصات الفيروسات (HIV, HBV, HCV, CMV)
- تحاليل الدم الشاملة
الفحوصات الجراحية
- أشعة على الأوعية الدموية (CT Angio)
- فحص المثانة والجهاز البولي
- تقييم جراح الزراعة
الفحوصات الأخرى
- تقييم طب الأسنان (لتجنب العدوى)
- فحص سرطانات الغربلة المناسبة للعمر
- تقييم نفسي واجتماعي
اللقاحات
- إتمام اللقاحات قبل الزراعة
- لقاح الإنفلونزا والتهاب الكبد B
- لقاح كوفيد-19
التثقيف والتحضير
- جلسات تثقيف المريض والعائلة
- التوقيع على موافقة مستنيرة
- التخطيط للدعم الاجتماعي بعد الزراعة
المتابعة المنتظمة بعد الزراعة ضرورية للحفاظ على الكلى المزروعة وصحة المريض. تكون المتابعة مكثفة في البداية ثم تتراجع تدريجياً.
الأسابيع الأولى
عدة مرات أسبوعياً
- •تحاليل وظائف الكلى
- •مستويات الأدوية في الدم
- •علامات الرفض أو العدوى
الأشهر 1-3
أسبوعياً إلى نصف شهري
- •تحاليل دم شاملة
- •ضبط جرعات الأدوية
- •متابعة ضغط الدم والسكر
الأشهر 3-12
شهرياً
- •متابعة وظائف الكلى
- •فحص السرطانات الجلدية
- •تقييم المضاعفات
بعد السنة الأولى
كل 3-6 أشهر
- •متابعة دورية مستمرة
- •فحوصات سنوية شاملة
- •تعديل الأدوية حسب الحاجة
علامات تستدعي التواصل الفوري مع الطبيب بعد الزراعة
بناءً على إرشادات KDIGO 2024 وKDOQI ودراسات منظومة UNOS/OPTN، توجد عدة عوامل تؤثّر على طول بقاء الكلية المزروعة. بعضها مرتبط بالمريض، وبعضها بالمتبرع، وبعضها بالعملية ذاتها.
1عوامل تتعلق بالمريض
- الالتزام بالأدوية المثبطة للمناعة بانتظام
- ضبط ضغط الدم ومستوى السكر
- عدم التدخين بعد الزراعة
- المتابعة الدورية وعدم التغيب عن المواعيد
- الحفاظ على وزن صحي وتجنب السمنة
2عوامل تتعلق بالمتبرع
- التبرع من متبرع حي يُعطي أفضل بقاء للكلية مقارنةً بالمتوفى
- صغر سن المتبرع يرتبط بأفضل نتائج طويلة الأمد
- غياب أمراض المتبرع (سكري، ضغط، أمراض كلوية)
- التطابق الجيد في تحليل HLA
- تقليل وقت البرود الإقفامي (Cold Ischemia Time)
3عوامل تتعلق بالعملية والتوقيت
- الزراعة قبل بدء الغسيل (Preemptive) تُحسّن بقاء الكلية
- خبرة الفريق الجراحي ومركز الزراعة
- عدد عمليات الزراعة السابقة (أقل = أفضل)
- الإدارة الجيدة للرفض الحاد إذا حدث
- مستوى الأجسام المضادة (PRA) قبل الزراعة
ماذا تقول المراجع العلمية;
وفقًا لإرشادات KDIGO 2024 ودراسات منظومة UNOS/OPTN، العوامل الأكثر تأثيرًا على بقاء الكلية هي: الالتزام بالأدوية، التبرع من متبرع حي، والزراعة الاستباقية. العوامل المرتبطة بالمريض هي الأكثر قابلية للتحكّم والتحسين.
لماذا الأدوية المثبطة للمناعة؟ — الجسم يتعرف على الكلية المزروعة كجسم غريب ويحاول رفضها. هذه الأدوية تمنع جهاز المناعة من مهاجمة الكلية. الالتزام بها ضروري مدى الحياة.
مثبطات الكالسينيورين
تاكروليموس (Tacrolimus) — السيكلوسبورين (Cyclosporine)
العمود الفقري للعلاج — تمنع رفض الكلية
تحتاج مراقبة دورية لمستوياتها في الدم
مضادات الاستقلاب
ميكوفينولات (MMF/MPA) — أزاثيوبرين
تُقلل من نشاط خلايا المناعة
قد تسبب اضطرابات هضمية
الكورتيزون
بريدنيزون (Prednisone)
يُستخدم بجرعات عالية مبدئياً ثم تُخفَّض
قد يُوقف بعد فترة في بعض الحالات
مثبطات mTOR
سيروليموس (Sirolimus) — إيفيروليموس
بديل أو إضافة في حالات خاصة
يُستخدم في حالات محددة بقرار الطبيب
أدوية الوقاية من العدوى
كوتريموكسازول — فالجانسيكلوفير — أدوية مضادة للفطريات
تحمي من العدوى الانتهازية بسبب ضعف المناعة
تُعطى في الأشهر الأولى بعد الزراعة
تعليمات مهمة
لا تتوقف عن الأدوية أبداً دون استشارة الطبيب
التوقف المفاجئ قد يسبب رفض حاد للكلية
أبلغ طبيبك عن أي دواء جديد قبل أخذه
تنبيه: هذه قائمة توعوية عامة. الأدوية والجرعات تُحدَّد من قِبل طبيب الزراعة بناءً على حالتك الفردية. لا تعدّل جرعاتك دون استشارة طبيبك.
للمتبرع المحتمل بكلية
Living Kidney Donor — دليلك الشامل قبل وبعد التبرع

التبرع بكلية
التبرع الحي بكلية هو إجراء طبي يتبرع فيه شخص بصحة جيدة بإحدى كليتيه لشخص يعاني من الفشل الكلوي. الجسم البشري يعمل بشكل طبيعي تماماً بكلية واحدة في معظم الحالات.
توصية KDIGO 2024 وإعلان أمستردام 2005
التبرع من متبرع حي يُعطي أفضل نتائج لمتلقي الكلية مقارنةً بالمتبرع المتوفى، ويُعدّ آمناً للمتبرع عند التقييم الدقيق واختيار المرشحين المناسبين.
أفضل بقاء للكلية المزروعة
مقارنةً بكلية المتوفى
إمكانية تحديد موعد العملية
مسبقاً وبشكل مخطط
الجسم يعمل بكلية واحدة
بشكل طبيعي في معظم الحالات
تقييم طبي شامل مجاني
للمتبرع قبل اتخاذ القرار
المعايير العامة للتبرع
- العمر: عادةً بين 18 و 70 سنة (يختلف حسب المركز)
- صحة عامة جيدة وكلى سليمة
- ضغط دم طبيعي أو مُسيطر عليه
- وزن مناسب (BMI ضمن الحدود المقبولة)
- غياب السكري أو أمراض الكلى
- التبرع طوعي تاماً دون إكراه أو مقابل مادي
- القدرة على تحمّل الجراحة وإجراءات التخدير
موانع التبرع
- السكري (النوع الأول أو الثاني)
- أمراض الكلى أو انخفاض وظائفها
- ارتفاع ضغط الدم غير المُسيطر عليه
- السمنة المفرطة (BMI > 35 في كثير من المراكز)
- سرطان نشط أو سابق (يُقيَّم حسب النوع والمدة)
- أمراض القلب أو الرئة الحادة
- الحمل الحالي
- عدوى نشطة غير مُعالجة
- اضطرابات التخثر أو الأوعية الدموية
ملاحظة: بعض الموانع نسبية وتُقيَّم بشكل فردي. التقييم الطبي الشامل هو الذي يحدد الأهلية النهائية للتبرع.
يخضع المتبرع المحتمل لتقييم طبي شامل ودقيق قبل الموافقة على التبرع. هذه الفحوصات تهدف لحماية المتبرع أولاً وضمان سلامته.
فحوصات الدم الأساسية
- تحليل دم شامل (CBC)
- وظائف الكلى (كرياتينين، BUN)
- فصيلة الدم وتوافق الأنسجة (HLA)
- سكر الدم وHbA1c
- وظائف الكبد والغدة الدرقية
فحوصات الفيروسات
- HIV, HBV, HCV
- CMV وEBV
- فيروس الهربس والزهري
- فحص السل (PPD أو IGRA)
فحوصات البول
- تحليل بول شامل
- قياس البروتين في البول (24 ساعة)
- حساب معدل الترشيح الكبيبي (eGFR)
- كشف حصوات الكلى
فحوصات القلب والأوعية
- تخطيط القلب (ECG)
- صدى القلب (Echo) إذا لزم
- قياس ضغط الدم المتكرر
- CT Angiography للأوعية الكلوية
التصوير الشعاعي
- CT Scan للكلى والأوعية الدموية
- تقييم تشريح الكلى وعدد الشرايين
- الكشف عن الكيسات أو الأورام
- تقييم حجم الكلى ووظيفتها المنفصلة
التقييم النفسي والاجتماعي
- تقييم نفسي للتأكد من الطوعية
- تقييم اجتماعي ودعم الأسرة
- التأكد من فهم المتبرع للمخاطر
- جلسة مع مستشار مستقل عن فريق المتلقي
التقديم الأولي والفحص المبدئي
إبداء الرغبة في التبرع وإجراء فحوصات أولية لتحديد الأهلية المبدئية (فصيلة الدم، HLA، الصحة العامة).
التقييم الطبي الشامل
إجراء جميع الفحوصات التفصيلية (تحاليل، أشعة، تصوير CT للأوعية الكلوية). قد يستغرق أسابيع إلى أشهر.
التقييم النفسي والاجتماعي
لقاء مع طبيب نفسي وأخصائي اجتماعي للتأكد من أن القرار طوعي وأن المتبرع يفهم المخاطر والتداعيات.
مراجعة لجنة الزراعة
تجتمع لجنة متعددة التخصصات (أطباء كلى، جراحون، أخصائيون نفسيون) لمراجعة جميع النتائج والموافقة على التبرع.
الموافقة المستنيرة والتوقيع
يوقّع المتبرع على موافقة مستنيرة بعد فهم كامل للمخاطر والفوائد. له الحق في التراجع في أي وقت قبل العملية.
تحديد موعد العملية
بعد الموافقة الكاملة، يُحدَّد موعد الجراحة بالتنسيق بين فريق المتبرع وفريق المتلقي.
حق التراجع: للمتبرع الحق الكامل في التراجع عن قراره في أي مرحلة من مراحل التقييم أو حتى قبيل العملية مباشرة، دون أي ضغط أو تبعات.
الجراحة بالمنظار (Laparoscopic)
الأكثر شيوعاً حالياً
- شقوق صغيرة (2-4 شقوق بحجم 1-2 سم)
- ألم أقل بعد العملية
- تعافٍ أسرع (2-4 أسابيع عادةً)
- إقامة بالمستشفى أقصر (2-3 أيام)
- ندبات أصغر
الجراحة المفتوحة (Open)
في حالات خاصة
- شق جراحي أكبر في الخاصرة
- قد تُستخدم عند تشريح وعائي معقد
- تعافٍ أطول (4-6 أسابيع)
- إقامة بالمستشفى أطول (4-5 أيام)
- يُقرر الجراح النوع المناسب
الجدول الزمني للعملية والتعافي
يوم العملية
- •تخدير عام
- •مدة العملية 2-4 ساعات
- •دخول غرفة الإفاقة
اليوم 1-3
- •مراقبة في المستشفى
- •مسكنات الألم
- •البدء بالمشي تدريجياً
الأسبوع 1-4
- •راحة في المنزل
- •تجنب الجهد الشديد
- •متابعة الجرح
الأسبوع 4-6
- •العودة للعمل المكتبي
- •تجنب الرياضة الشاقة
- •متابعة طبية دورية
المتابعة الطبية المنتظمة بعد التبرع ضرورية لحماية صحة المتبرع على المدى الطويل. وفقاً لإرشادات KDIGO 2024 وإعلان أمستردام، يجب أن يحصل المتبرع على متابعة مدى الحياة.
الأشهر الأولى (1-6)
كل 2-4 أسابيع
- •وظائف الكلى (كرياتينين، eGFR)
- •ضغط الدم
- •فحص الجرح والتئامه
- •تقييم الألم والتعافي
السنة الأولى
كل 3 أشهر
- •تحاليل وظائف الكلى
- •ضغط الدم والوزن
- •فحص البروتين في البول
- •تقييم الصحة العامة
بعد السنة الأولى
سنوياً على الأقل
- •وظائف الكلى السنوية
- •ضغط الدم والسكر
- •فحص البروتين في البول
- •تقييم مخاطر القلب والأوعية
علامات تستدعي مراجعة الطبيب فوراً بعد التبرع
ماذا تقول الدراسات العلمية؟
وفقاً لإعلان أمستردام 2005 ودراسات متعددة، معظم المتبرعين الأصحاء يعيشون حياة طبيعية بكلية واحدة. الكلية المتبقية تتضخم قليلاً وتعوّض جزءاً من وظيفة الكلية المتبرع بها. متوسط العمر المتوقع للمتبرعين المختارين بعناية قريب من عامة السكان.
ما الذي قد يتغير؟
- انخفاض طفيف في وظائف الكلى (eGFR) — طبيعي ومتوقع
- ارتفاع طفيف في ضغط الدم لدى بعض المتبرعين
- زيادة طفيفة في خطر الفشل الكلوي مستقبلاً (لكنه يبقى منخفضاً)
- الحاجة لمتابعة طبية سنوية مدى الحياة
ما الذي يبقى طبيعياً؟
- ممارسة الرياضة المعتدلة والنشاط اليومي
- العمل والحياة الاجتماعية الطبيعية
- الحمل والإنجاب (بعد استشارة الطبيب)
- السفر والتنقل بحرية
- الحياة الجنسية الطبيعية
- تناول معظم الأطعمة بشكل طبيعي
نصائح للحفاظ على صحة الكلية المتبقية
أدوية يجب تجنبها أو الحذر منها
مضادات الالتهاب غير الستيرويدية (NSAIDs)
إيبوبروفين، نابروكسين، ديكلوفيناك — تُضر بالكلية
بعض المضادات الحيوية
الأمينوغليكوزيدات — كلوية السمية عالية
أدوية التصوير بالصبغة (Contrast)
تُعطى بحذر مع ترطيب كافٍ
بعض أدوية ضغط الدم
تحتاج تعديل جرعة بعد التبرع
تعليمات عامة للمتبرع
- أخبر طبيبك دائماً أنك متبرع بكلية قبل وصف أي دواء
- لا تتناول مكملات عشبية دون استشارة طبيب
- في حالات الطوارئ، أخبر الطاقم الطبي فوراً
- احتفظ بسجل طبي يوضح تاريخ التبرع
- تأكد من تلقي اللقاحات الموصى بها سنوياً
- لا تتبرع بدمك أو أعضاء أخرى دون استشارة طبيبك
؟هل يمكنني التبرع لشخص لا تربطني به علاقة دم؟
نعم، في كثير من المراكز يُقبل التبرع من غير الأقارب (زوج، صديق، أو حتى متبرع غير موجّه). يخضع هذا لتقييم أكثر صرامة للتأكد من غياب الدوافع المادية.
؟هل التبرع يؤثر على قدرتي على الإنجاب؟
بشكل عام، التبرع لا يؤثر على الخصوبة. النساء اللواتي تبرعن بكلية يستطعن الحمل، لكن يُنصح بالانتظار سنة على الأقل بعد التبرع واستشارة الطبيب.
؟هل سأحتاج إلى أدوية مدى الحياة بعد التبرع؟
لا، المتبرع لا يحتاج أدوية مثبطة للمناعة. قد يحتاج بعض المتبرعين لأدوية ضغط الدم إذا ارتفع، لكن معظمهم لا يحتاجون أدوية دائمة.
؟هل يمكنني ممارسة الرياضة بعد التبرع؟
نعم، بعد فترة التعافي الكاملة (عادةً 4-8 أسابيع)، يمكن ممارسة معظم الرياضات. يُنصح بتجنب الرياضات التي تعرّض الخاصرة لصدمات مباشرة (كالملاكمة والمصارعة).
؟هل سأحتاج لغسيل كلى مستقبلاً بسبب التبرع؟
خطر الفشل الكلوي يزيد قليلاً مقارنةً بمن لم يتبرعوا، لكنه يبقى منخفضاً جداً عند اختيار المتبرعين بعناية. المتابعة المنتظمة والنمط الصحي يُقلّلان هذا الخطر.
؟هل التبرع مجاني؟ ومن يتحمل تكاليف الفحوصات والعملية؟
في معظم الأنظمة الصحية، تتحمل تكاليف الفحوصات والعملية والمتابعة جهة المتلقي أو التأمين الصحي. يجب توضيح هذا مع فريق الزراعة قبل البدء.
تنبيه مهم — القرار يعتمد على التقييم الفردي
المعلومات الواردة في هذا القسم هي للتوعية العامة فقط. قرار التبرع بكلية هو قرار شخصي بالغ الأهمية يجب اتخاذه بعد تقييم طبي شامل ومناقشة مستفيضة مع فريق الزراعة. لكل شخص ظروفه الصحية الخاصة، والأهلية للتبرع تُحدَّد بعد الفحص الكامل فقط.
هل الغسيل البريتوني مناسب لك؟
موانع الغسيل البريتوني — Peritoneal Dialysis Contraindications
الغسيل البريتوني (Peritoneal Dialysis — PD) هو خيار علاجي ممتاز لكثير من المرضى، لكن في بعض الحالات قد لا يكون مناسبًا أو يحتاج تقييمًا خاصًا قبل البدء.
موانع مطلقة
Absolute Contraindications
فقدان وظيفة الغشاء البريتوني
Severe peritoneal fibrosis or adhesions
الغشاء البريتوني لا يعمل بشكل كافٍ لإتمام عملية الغسيل
التهابات بطن متكررة غير قابلة للعلاج
Refractory peritonitis
التهابات مستمرة لا تستجيب للعلاج تمنع استخدام الغشاء البريتوني
جراحات بطن معقدة مع التصاقات شديدة
Severe intra-abdominal adhesions
الالتصاقات تمنع توزيع محلول الغسيل بشكل صحيح داخل البطن
عدم القدرة التامة على الغسيل وغياب المرافق
No caregiver support / inability to perform PD
الغسيل البريتوني يتطلب قدرة على التنفيذ أو وجود مرافق مدرّب
في هذه الحالات غالبًا لا يُنصح باستخدام الغسيل البريتوني
موانع نسبية
Relative Contraindications — تحتاج تقييم دقيق
جراحية — Surgical
فتق بطني
Hernia
وجود فغر (كولوستومي/إليوستومي)
Stoma (colostomy / ileostomy)
عمليات بطن متعددة سابقة
Multiple prior abdominal surgeries
تنفسية — Respiratory
أمراض رئة متقدمة
Advanced pulmonary disease
ضيق تنفس يتفاقع مع ملء البطن
Respiratory compromise with abdominal filling
وظيفية واجتماعية — Functional / Social
صعوبة الالتزام بالعلاج
Poor compliance / adherence
بيئة منزلية غير مناسبة
Inadequate home environment
صعوبة التعلم أو الإدراك
Cognitive impairment / learning difficulty
أخرى — Other
السمنة المفرطة
Morbid obesity (BMI > 35)
سوء تغذية شديد
Severe malnutrition
مشاكل جلدية في موقع القسطرة
Skin issues at catheter exit site
هذه الحالات لا تمنع الغسيل البريتوني بشكل كامل، لكنها تحتاج تقييمًا دقيقًا وخطة مناسبة
هل يمكن التغلب على هذه الموانع؟
Solutions & Workarounds
يمكن إصلاح الفتق البطني جراحيًا قبل بدء الغسيل البريتوني
يمكن تدريب المريض أو توفير مرافق مدرّب لمساعدته في العلاج
يمكن استخدام الغسيل الآلي الليلي (APD) لتسهيل العلاج وتقليل الأعباء اليومية
كثير من المرضى يمكنهم استخدام الغسيل البريتوني بنجاح بعد التقييم والتخطيط المناسب
رسالة مهمة للمريض
اختيار نوع الغسيل لا يعتمد فقط على الحالة الطبية، بل أيضًا على نمط حياتك، ودعم العائلة، وتفضيلاتك الشخصية. ناقش خياراتك بصراحة مع فريقك الطبي للوصول إلى القرار الأنسب لك.
هل الغسيل الدموي مناسب لك؟
موانع الغسيل الدموي — Hemodialysis Contraindications
الغسيل الدموي (Hemodialysis — HD) هو أحد أكثر طرق علاج الفشل الكلوي شيوعًا، لكنه قد لا يكون الخيار الأفضل في بعض الحالات أو قد يواجه تحديات تحتاج تقييمًا دقيقًا.
حالات عالية الخطورة
High-Risk / Near-Absolute Situations
لا توجد موانع مطلقة حقيقية للغسيل الدموي في معظم الحالات، لكن توجد حالات يكون فيها صعبًا أو عالي الخطورة
عدم القدرة على الحصول على مدخل وعائي مناسب
No vascular access possible
تعذّر إنشاء ناسور أو طعم وعائي بسبب أمراض الأوعية الشديدة
رفض المريض التام للعلاج
Patient refusal
حق المريض في رفض العلاج بعد الإطلاع الكامل على البدائل والعواقب
عدم استقرار شديد لا يمكن التحكم به
Refractory hemodynamic instability
انهيار الدورة الدموية رغم الدعم الطبي الكامل يجعل الغسيل الدموي التقليدي غير آمن
موانع نسبية
Relative Contraindications — تحتاج تقييم دقيق
قلبية / دورانية — Cardiac / Circulatory
انخفاض ضغط الدم المتكرر أثناء الغسيل
Intradialytic hypotension
فشل قلبي شديد غير مستقر
Severe unstable heart failure
عدم تحمل سحب السوائل بسرعة
Intolerance to rapid ultrafiltration
وعائية — Vascular
أمراض الأوعية الدموية الشديدة
Severe peripheral vascular disease
فشل أو تكرار انسداد الوصلات
Recurrent AVF / AVG failure
أوردة غير صالحة لإنشاء ناسور
Poor venous anatomy for AVF
وظيفية واجتماعية — Functional / Social
صعوبة الالتزام بجلسات 3 مرات أسبوعياً
Poor compliance with thrice-weekly sessions
صعوبة الوصول لمركز الغسيل
Limited access to dialysis center
أخرى — Other
نزيف نشط (بسبب الحاجة لمضادات التخثر)
Active bleeding / anticoagulation risk
رهاب الإبر الشديد
Severe needle phobia
هذه الحالات لا تمنع الغسيل الدموي بشكل كامل، لكنها تحتاج تقييمًا دقيقًا وخطة مناسبة
هل يمكن التغلب على هذه التحديات؟
Solutions & Workarounds
يمكن تعديل سرعة ومدة الغسيل لتقليل الضغط على القلب والأوعية
استخدام تقنيات متخصصة مثل SLED أو CRRT في الحالات الحرجة
تحسين استقرار ضغط الدم بالأدوية وضبط السوائل قبل الجلسة
إنشاء وصلة وعائية مناسبة مبكرًا قبل الحاجة الفعلية للغسيل
دعم المريض لوجستيًا في توفير وسيلة النقل وتنظيم المواعيد
رسالة مهمة للمريض
الغسيل الدموي خيار آمن وفعال، لكن اختيار الطريقة المناسبة يعتمد على حالتك الصحية ونمط حياتك. ناقش خياراتك بصراحة مع فريقك الطبي للوصول إلى القرار الأنسب لك.
هل يمكن تغيير العلاج؟
نعم — الانتقال بين الخيارات العلاجية ممكن في معظم الحالات
لا تشعر أنك "محاصر" في خيار واحد. كثير من المرضى يغيرون نوع علاجهم بمرور الوقت بسبب تغير ظروفهم الصحية أو الحياتية. القرار دائماً بالتشاور مع طبيبك.
أسباب شائعة للانتقال:
- التهاب متكرر في الغشاء البريتوني
- فقدان كفاءة الغشاء البريتوني مع الوقت
- تغيير في ظروف المعيشة أو عدم القدرة على الاستمرار
- رغبة المريض في الانتقال لإشراف طبي أكثر
أسباب شائعة للانتقال:
- الرغبة في مرونة أكبر في الجدول اليومي
- صعوبة في التنقل إلى المركز
- مشاكل في الوصلة الوعائية
- تغيير في ظروف العمل أو الحياة
أسباب شائعة للانتقال:
- توفر متبرع مناسب من العائلة أو القائمة
- تحسن الحالة الصحية العامة
- الرغبة في تحسين نوعية الحياة
- توصية الفريق الطبي بالزراعة
أسئلة مهمة لطبيبك
اصطحب هذه الأسئلة معك في زيارتك القادمة
هل أنا مناسب لزراعة الكلى؟
وما هي الفحوصات المطلوبة لتقييم ذلك؟
هل أحتاج لتجهيز وصلة وعائية الآن؟
وما هو الوقت المناسب لإجراء جراحة الناسور؟
ما هي خطة الطوارئ إذا احتجت للغسيل فجأة؟
وكيف نتجنب القسطرة الطارئة؟
هل الغسيل البريتوني مناسب لحالتي؟
وما هي المتطلبات والتدريب اللازم؟
ما هي قيود الغذاء والسوائل التي يجب اتباعها؟
وهل تختلف بين الخيارات العلاجية؟
كيف أعرف أن جلسات الغسيل كافية؟
وما هي المؤشرات التي تدل على نجاح العلاج؟
تذكر: لا يوجد سؤال سطحي عند طبيبك. كل سؤال تطرحه يساعده على تقديم أفضل رعاية لك. اكتب أسئلتك قبل الزيارة لتستفيد أكثر من وقتك معه.
التحضير المبكر: خطوات نحو مستقبل أفضل
المتابعة الدورية
زيارة طبيب الكلى بانتظام لمراقبة وظائف الكلى وتعديل الخطة العلاجية في الوقت المناسب.
تجهيز الوصلة
إجراء جراحة الناسور (Fistula) قبل عدة أشهر من بدء الغسيل الدموي لضمان نضوجها.
تقييم الزراعة
البدء في فحوصات زراعة الكلى والبحث عن متبرع محتمل حتى قبل الوصول لمرحلة الغسيل.
التثقيف والتدريب
حضور جلسات توعوية لك ولعائلتك لفهم الخيارات المتاحة وكيفية التعامل مع العلاج.
أسئلة شائعة
خلاصة لك أنت
أهم ما يجب أن تعرفه كمريض كلى
لا يوجد خيار واحد للجميع
كل مريض مختلف. ما يناسب جارك قد لا يناسبك. القرار يعتمد على حالتك الصحية، نمط حياتك، وظروفك الاجتماعية.
ابدأ التخطيط مبكراً
كلما بدأت التحضير مبكراً، كانت خياراتك أوسع وأفضل. لا تنتظر حتى تصل لمرحلة الطوارئ.
يمكنك تغيير العلاج
إذا تغيرت ظروفك أو لم يناسبك الخيار الحالي، يمكن الانتقال لخيار آخر بالتشاور مع طبيبك.
الزراعة الأفضل — لكن ليست للجميع
زراعة الكلى توفر أفضل نوعية حياة، لكنها تحتاج تقييماً دقيقاً. اسأل طبيبك إذا كنت مرشحاً مناسباً.
الغسيل حياة طبيعية
كثير من مرضى الغسيل يعيشون حياة طبيعية — يعملون، يسافرون، ويمارسون هواياتهم. الالتزام هو المفتاح.
أنت شريك في القرار
الطبيب يقدم المعلومات والتوصيات، لكن القرار النهائي يُتخذ معاً. صوتك مهم في هذه الرحلة.
تذكير مهم
هذا الدليل للتوعية والتثقيف فقط. جميع المعلومات مستندة إلى إرشادات KDIGO 2024 و KDOQI و ISPD، لكنها لا تُغني عن الاستشارة الطبية المتخصصة. حالتك الفردية تختلف — تحدث دائماً مع طبيب الكلى المعالج قبل اتخاذ أي قرار علاجي.